|
|
登陆查看更多优秀资源帖,与同道便捷交流讨论
您需要 登录 才可以下载或查看,没有帐号?立即注册
x
对于激素受体阳性晚期乳腺癌的治疗,内分泌治疗的地位不容忽视。内分泌治疗的现状是:一线治疗的PFS10-14个月,二线5个月,三线约3个月,有人数年无进展,有人首次评估就PD,如何进行针对内分泌耐药人群个体化的内分泌治疗尤为重要。
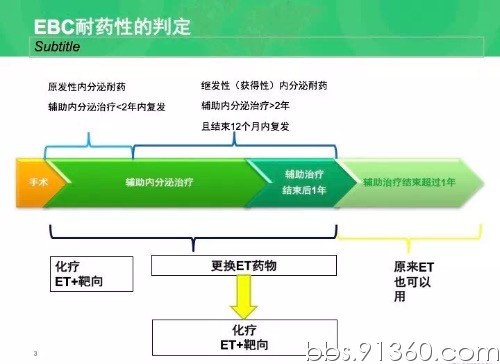
对于早期乳腺癌耐药性的判定:原发性内分泌耐药是指辅助内分泌治疗不足2年就出现复发转移;继发性(获得性)内分泌耐药是指辅助内分泌治疗超过2年其结束12个月内出现复发转移。
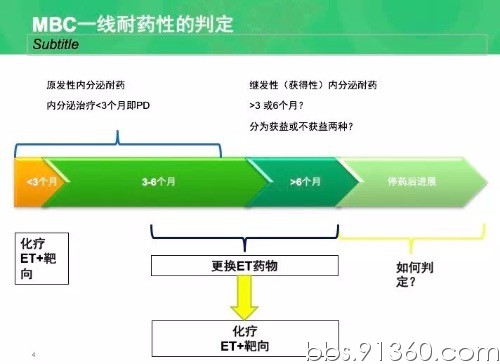
对于转移性乳腺癌一线耐药性的判定:原发性内分泌耐药,内分泌治疗3个月内PD;继发性内分泌耐药,对超过3个月或超过6个月,分别为不获益或获益两种。
这些定义中存在一些问题:停药后的进展如何来判定?二线或二线以后的内分泌治疗如何判定?我国化疗后的内分泌维持治疗中的PD如何判定?内分泌耐药性针对的是既往药物,对将要使用的药物没有任何价值,特别强调最近一次内分泌治疗的有效性。
大家熟知的CONFIRM研究,对于辅助治疗结束1年以内或接受晚期一线内分泌治疗失败的乳腺癌患者,氟维司群500mg优于250mg,前线治疗危他莫西芬者获益更大。II期FIRST研究及进一步的III期FALCON研究(FALCON结果详见【2016 ESMO】重磅!乳腺癌治疗FALCON研究结果发布),证实氟维司群500mg对继往未经内分泌治疗者的获益,但其一线应用受到CDK联合治疗的挑战。(PALOMA-2主要结果详见【ASCO 2016】PALOMA-2:CDK4/6抑制剂palbociclib联合来曲唑治疗有效!)
最近内分泌治疗的有效性,决定是否继续内分泌治疗。对于原发性耐药患者或者最近一次内分泌治疗不获益的患者,不推荐继续选择单纯内分泌治疗。单药内分泌治疗,以氟维司群500mg最佳,优势在于继发性耐药。
随着新药研究及新的肿瘤发生机制的探索发现,联合靶向治疗,如抗HER-2治疗,mTOR抑制剂以及CDK4/6抑制剂的联用是否能改变内分泌治疗的传统理念?分别有临床试验来证实上述的假设。
TAnDEM研究比较了曲妥珠单抗+阿那曲唑,优于阿那曲唑单药治疗,PFS5.6个月vs3.8个月(HR=0.62;p=0.006)。
BOLERO-2研究在ER+Her-2-的非甾体AI治疗失败的绝经后晚期乳腺癌患者中入选了辅助治疗期间获结束后12个月内复发的或晚期治疗期间获结束后1个月内疾病进展的患者,对比依维莫司+依西美坦vs安慰剂+依西美坦,结果显示,中心评估PFS 11个月vs4.1个月(HR=0.38,p<0.0001),虽然获得了阳性结果,但是毒副反应较大,治疗的线数越多疗效越好,mTOR通路激活的可能性更大,但没有成熟的标志物。BELLE-2试验结果显示:PIK3CA突变可在AI耐药患者筛选出Buparlisib的获益人群。
PALOMA3试验是一项氟维司群联合/不联合Palbociclib治疗绝经前/后激素受体阳性、Her-2阴性接内分泌治疗后进展的晚期乳腺癌患者的双盲、III期临床研究。该研究方案是:入组了521例晚期乳腺癌HR阳性、Her-2阴性绝经前、后或围绝经期的内分泌治疗发生进展,接受过<=1次的化疗方案。根据内脏转移、对既往激素治疗敏感、绝经前vs后进行亚组分析,试验组发生中性粒细胞减少、贫血、血小板减少、乏力、恶心等不良反应,多数为2级以下,3级以上毒副反应发生率主要为中性粒细胞减少。主要终点PFS 9.2个月vs 3.8个月(HR=0.422,p<0.00001)。此研究带来了令肿瘤学者及乳腺癌患者都十分欣喜的结果,亚组分析显示疗效与既往内分泌治疗的有效性无关。
最后,胡教授指出,解决耐药性的办法:
临床上耐药,有希望用FES明确复发转移灶的HR状态;
检测复发转移灶的HER-2状态非常必要,尤其是临床和病理不符合时;
检测ESR1的突变,仍需进一步研究。
靶向治疗联合内分泌治疗,应该与是否存在激活的靶点有关,抗Her-2治疗是阳性结果,但和化疗联合疗效更好;
mTOR抑制剂联用时,ctDNA的PIK3CA突变更有预示意义;
CDK4/6抑制剂联合氟维司群显著改善内分泌治疗发生进展的HR阳性/Her-2阴性的晚期乳腺癌患者的PFS,Palbociclib的临床益处与ctDNA的PIK3CA突变无关。 |
-
-
|