登陆查看更多优秀资源帖,与同道便捷交流讨论
您需要 登录 才可以下载或查看,没有帐号?立即注册
x
作者:王毅,朱涛,王东,刘辉,岳树源,张建宁(天津医科大学总医院神经外科天津市神经病学研究所)
性别:男
年龄:27岁
病史:以“双下肢无力1周”由外院转入天津医科大学总医院神经外科。
临床资料:入院前1周,患者双下肢力量呈进行性下降,活动受限,至入院时已不能行走,无小便失禁或潴留,乘平车入病房。既往痛风病史4年,否认外伤和肿瘤病史。
检查:
入院体格检查:体型肥胖,体质量约110kg,体质指数(BMI)32.14,神清,脊柱无侧弯畸形,双足背部可触及多个皮下结节,局部皮肤略红,触之质硬,无明显压痛,双上肢肌力Ⅴ级,双下肢肌力Ⅲ–级,脐以下水平浅感觉减退,双侧巴氏征(+)。双足CT示:双足第1~5跖骨近端部位皮下软组织内数个类圆形结节影,考虑痛风结节;胸椎CT示:T9~10椎间盘水平椎管内外占位,并沿两侧椎间孔向外延伸,以左侧为著(图1A);胸椎MRI示:T9~10椎间盘水平椎管内髓外椭圆形等T1等T2信号占位病变,呈不均匀强化,与周围组织边界不清,相应节段脊髓受压变形,占位性质待定(图1B,图1C);SPECT示:T9/10水平可见示踪剂异常浓集区,全身骨骼其余部位未见明显示踪剂异常浓集区或缺损区(图1D)。
[align=center][align=center][align=center] 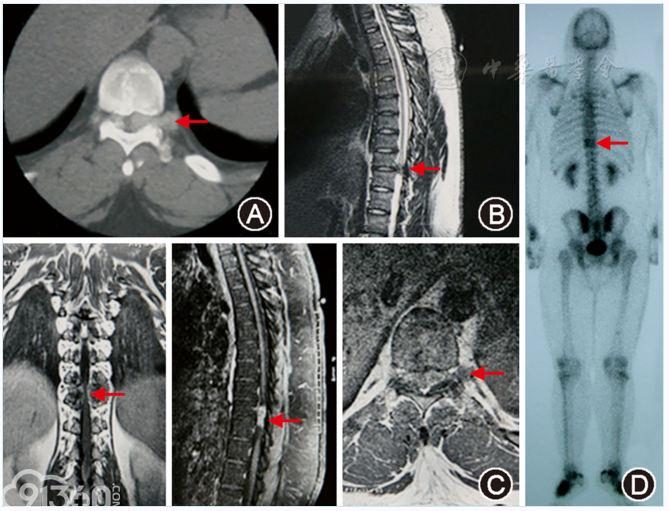 [/align][/align][/align] 图1 胸椎管内痛风石致脊髓压迫症患者影像学表现。A.CT示椎管内外占位沿两侧椎间孔向外延伸,以左侧为著,继发椎管狭窄;B.MRI示T9和(或)10椎间盘水平椎管内髓外椭圆形等T1等T2信号占位病变;C.强化MRI示该占位强化不均匀,与周围组织边界不清,相应节段脊髓受压变形;D.SPECT示T9和(或)10水平可见示踪剂异常浓集区。
实验室检查:血尿酸754μmol/L(正常值140~414μmol/L),白细胞计数10.4×10^9/L[正常值(4.0~10.0)×10^9/L],红细胞计数、血红细胞沉降率、血尿素氮、血肌酐、HLA–B27、类风湿因子、尿蛋白、结核菌素试验及肿瘤标志物均为未见异常。治疗:于全麻下行经后路胸椎管探查并减压手术。
手术切除T9全部椎板及T10上1/3椎板,于显微镜下探查可见:该占位位于硬膜外,沿双侧T9和(或)10椎间孔向外延伸累及椎管内外,体积约3cm×2cm×2cm,呈白色,颗粒状,边缘光滑(图2A,图2B),分块切除后,可见局部硬膜囊膨起良好,对胸髓压迫解除。术后病理学诊断:颗粒状沉积物团块,其间及周围可见大量异物巨细胞,符合痛风石(图2C,图2D)。术后予以康复指导,定制护具,2周后双下肢肌力恢复至Ⅳ级,复查血尿酸740μmol/L,4周后下床活动,好转出院,并建议予代谢病专科继续治疗。随访24个月,双下肢功能恢复良好,未见复发。
[align=center][align=center][align=center] 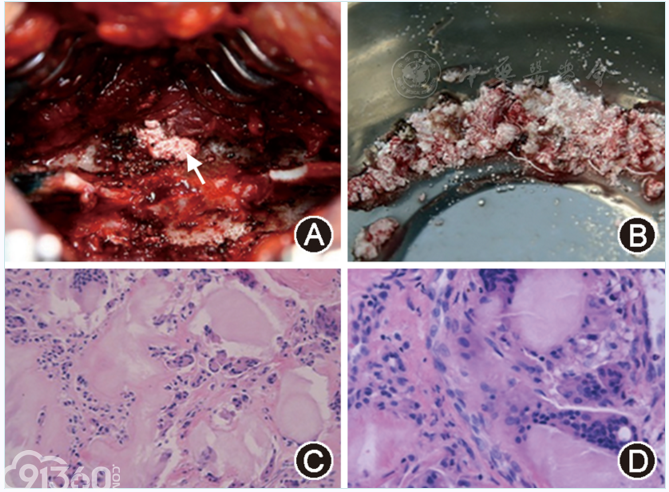 [/align][/align][/align] 图2 胸椎管内痛风石致脊髓压迫症患者手术及病理学检查。A.术中探查可见痛风石占位位于硬膜外,体积约3cm×2cm×2cm,呈白色,边缘光滑,胸髓受压,白色箭头所示为痛风石;B.术中分块切除后大体标本,呈白色颗粒状;C,D.术后病理学检查可见颗粒状沉积物团块,其间及周围可见大量异物巨细胞。C.HE ×100;D.HE ×400。
讨论
关于脊柱痛风石的报道较少,且均为个案报告,临床上至少有15%的脊柱痛风病例被误诊为其他疾病而接受治疗。脊柱痛风可累及颈、胸、腰各个节段,并出现相应节段的神经功能障碍,超过70%患者以肢体肌力减弱和(或)感觉异常为首诊原因,这其中以腰椎受累最常见,达50%以上,累及胸椎者最少。由于胸椎管的解剖结构因素,胸椎痛风容易继发椎管狭窄,导致脊髓压迫症,严重的可造成截瘫。由于脊柱痛风石发病率低,影像学表现亦不典型性,容易误诊为椎管内髓外肿瘤,如淋巴造血系统肿瘤、神经源性肿瘤或转移瘤等,但影像学资料往往可以提示其慢性疾病的演变过程。
X线片因其技术因素,仅能观察脊柱屈度变化等,对于脊柱痛风的诊断临床意义不大。CT扫描可显示为一定体积的团块状高密度影,有助于明确脊柱骨质受侵蚀的部位和区域,还可观察椎体骨质是否被破坏和是否有跨越椎间盘的表现等,有利于与转移瘤和结核鉴别,但能用于进一步诊断分析的信息有限。痛风石在MRI的T1像呈低信号,但在T2像所呈现的信号差异较大,其高信号可能与蛋白质含量高的有关,低信号有可能代表了钙化的尿酸盐结晶,MRI的异常强化信号则有可能与痛风石周围形成的炎性肉芽肿相关,临床上容易误诊。因此,综合应用CT、MRI、SPECT等检查最大限度的在术前明确诊断方向,有利于手术策略的制定。脊柱痛风石的最终诊断有赖于病理学检查。痛风石形成于痛风的慢性炎症期,因此显微镜下可见尿酸盐结晶呈颗粒状的团块沉积于组织内,其周围被单核细胞、上皮细胞和巨细胞所包围,由此可以确诊。
获取病理标本和(或)减压是临床医生诊断和治疗的重要组成部分,手术的方式包括活检、椎板切除减压和神经根减压,可据病情决定。相比活检而言,开放手术可以达到以上两个目的,因为药物治疗不可能使痛风石消除,所以对于存在脊髓压迫症易造成截瘫且可耐受手术的患者均应及早实施手术,否则后果严重,已有文献提示早期手术对于改善神经功能障碍的效果是肯定的[3]。单个节段的椎板切除对于脊柱稳定性影响较小,而由于痛风累及3个及以上节段的病例未见报道,所以迄今为止尚无进行内固定手术的病例。由此,早期手术是治疗痛风石继发椎管狭窄的有效方法,临床上需要把握手术时机和策略。
|