登陆查看更多优秀资源帖,与同道便捷交流讨论
您需要 登录 才可以下载或查看,没有帐号?立即注册
x
性别:男性
年龄:44岁
主诉:逐渐加重性腹痛三月入院
大体:肠管一段,长45cm,距上切缘15cm处见一肠壁增厚区,范围5*4cm,厚1.8m,切面灰白,质中
[align=center][align=center][align=center] 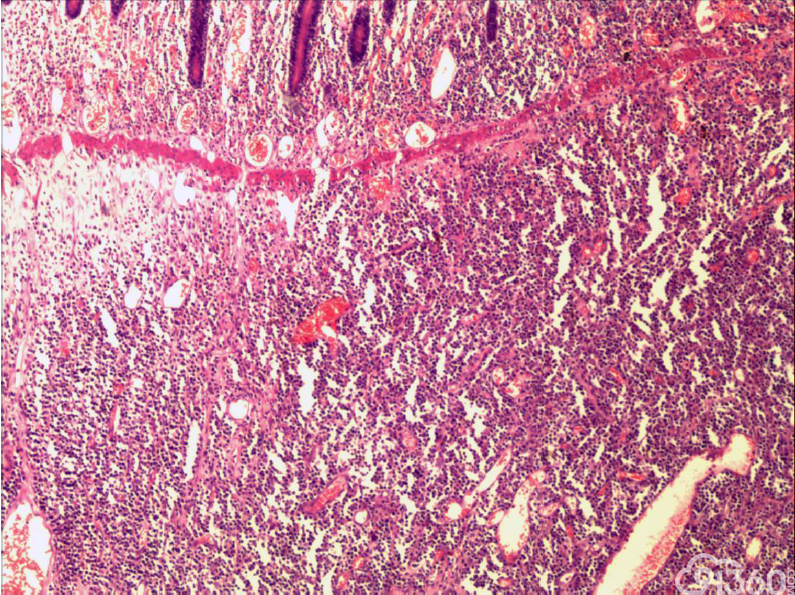 [/align][/align][/align][align=center][align=center][align=center] 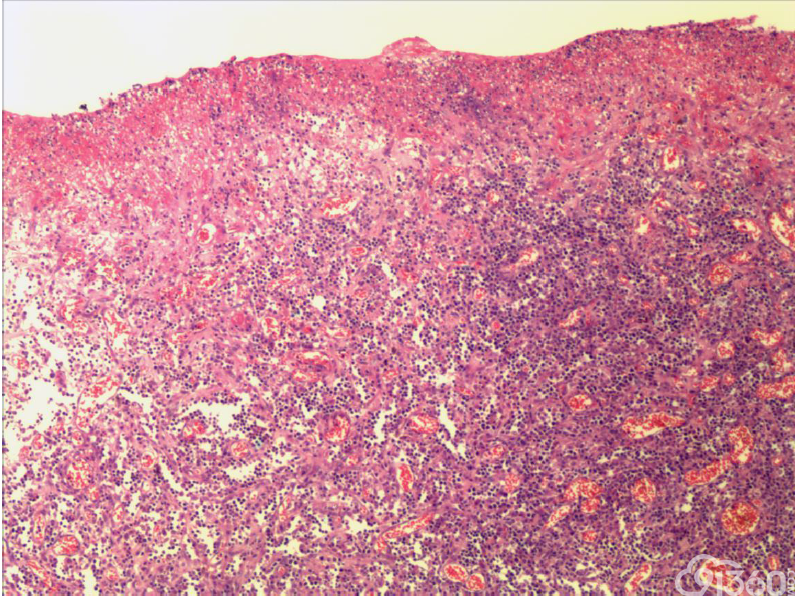 [/align][/align][/align][align=center][align=center][align=center] 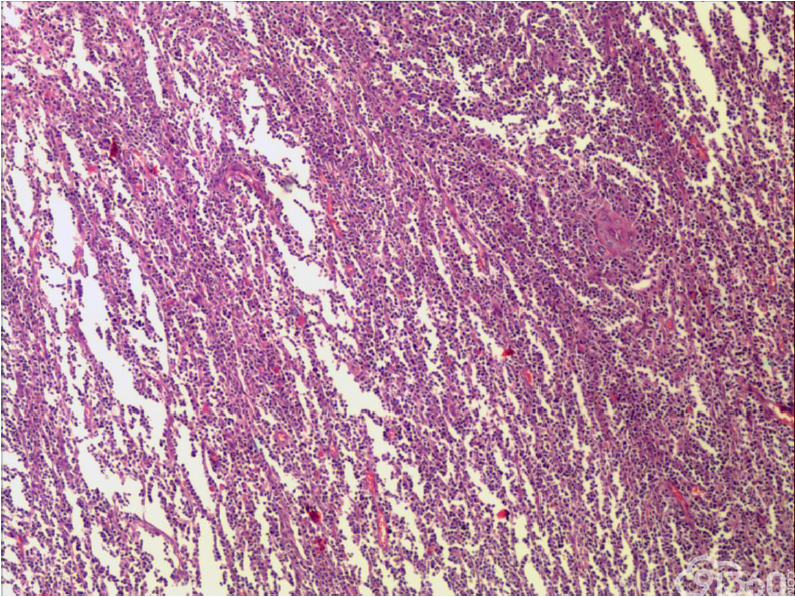 [/align][/align][/align][align=center][align=center][align=center] 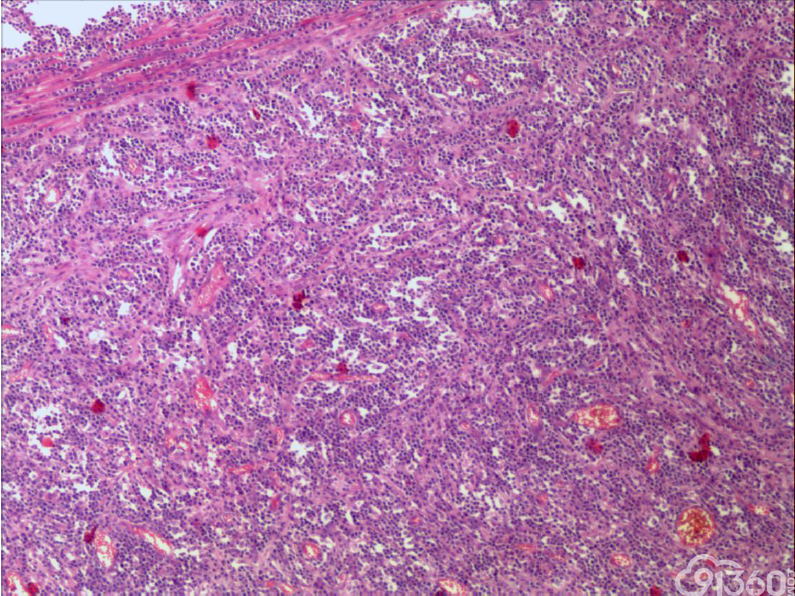 [/align][/align][/align][align=center][align=center][align=center] 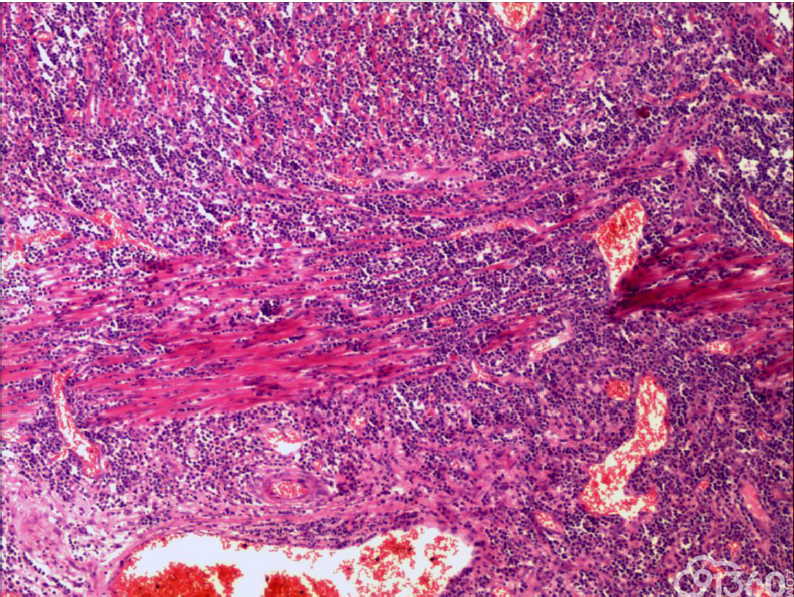 [/align][/align][/align][align=center][align=center][align=center] 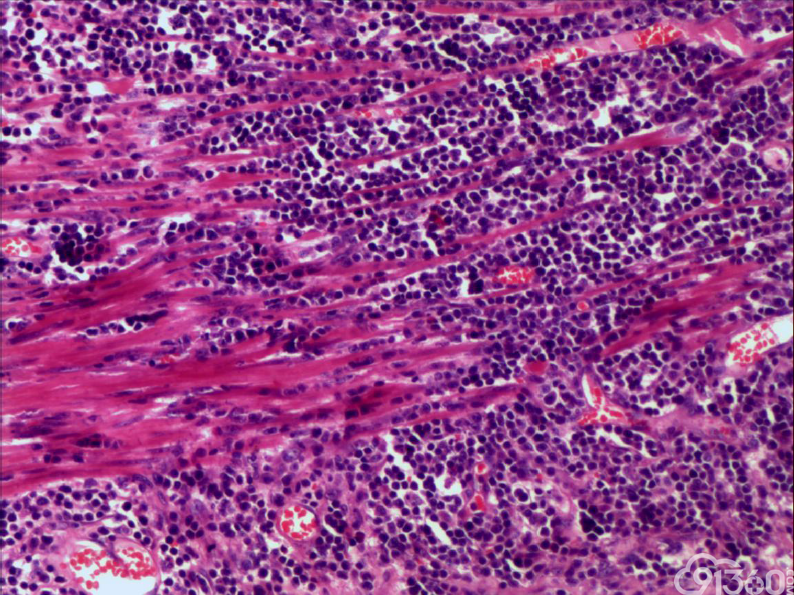 [/align][/align][/align][align=center][align=center][align=center] 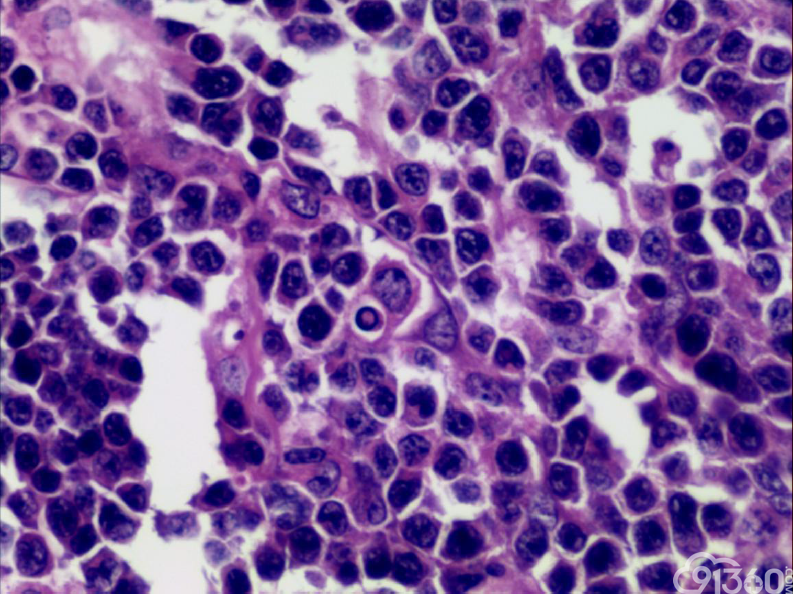 [/align][/align][/align][align=center][align=center][align=center] 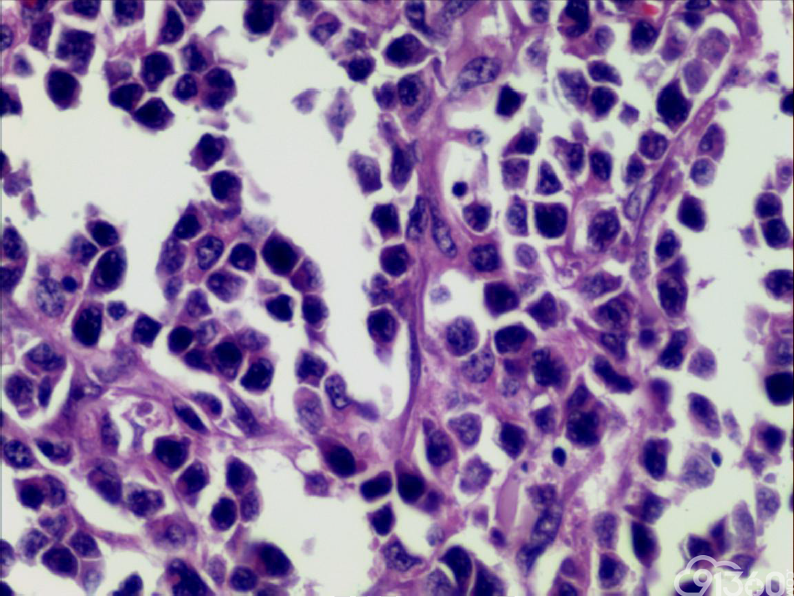 [/align][/align][/align][align=center][align=center][align=center] 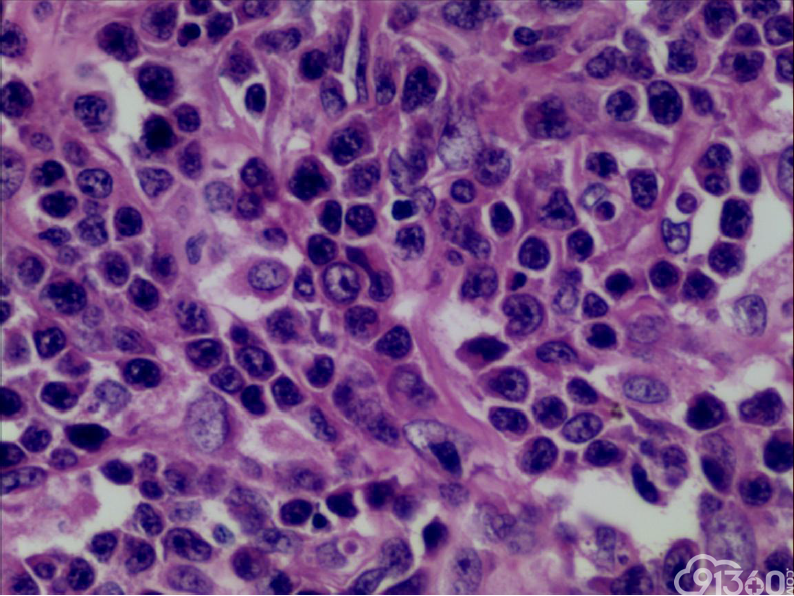 [/align][/align][/align] 免疫组化:
[align=center][align=center][align=center] 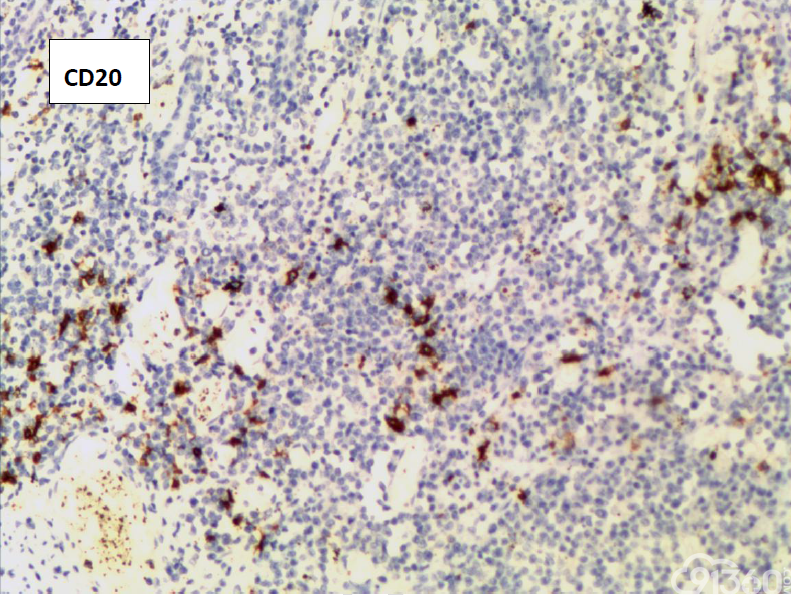 [/align][/align][/align][align=center][align=center][align=center] 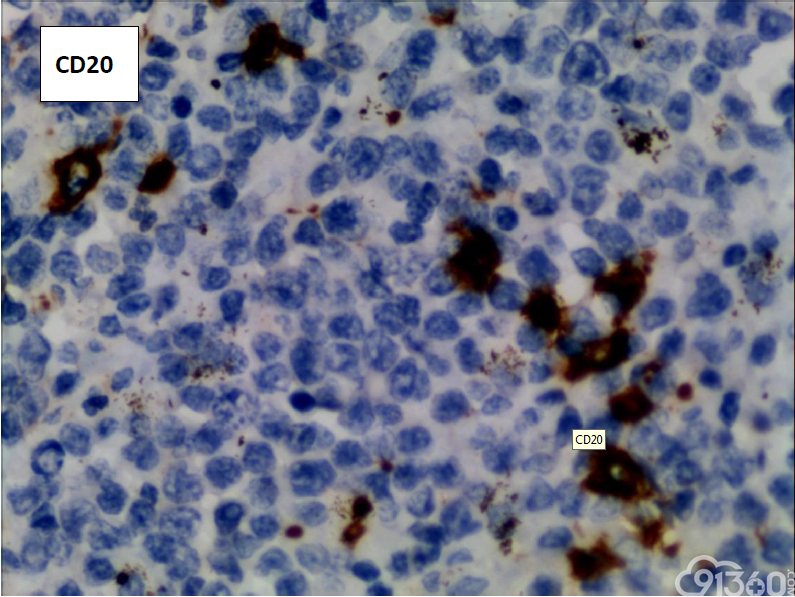 [/align][/align][/align][align=center][align=center][align=center] 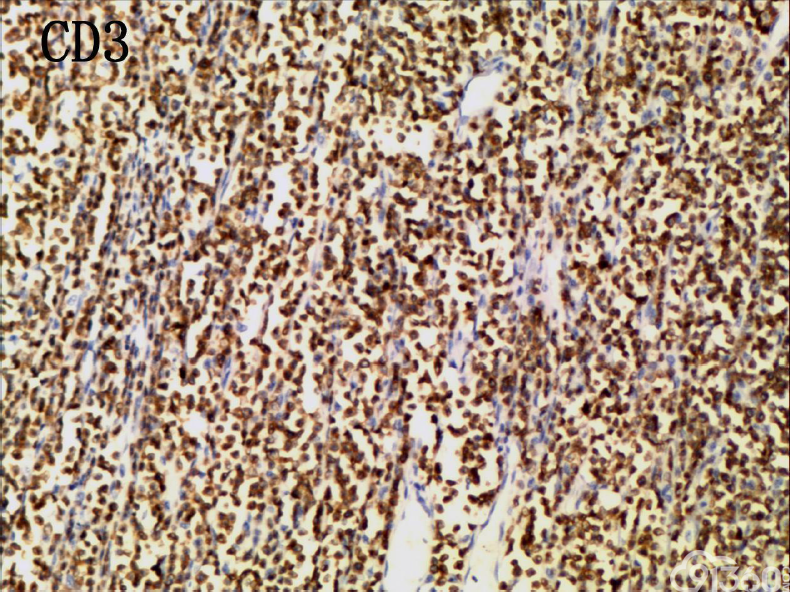 [/align][/align][/align][align=center][align=center][align=center] 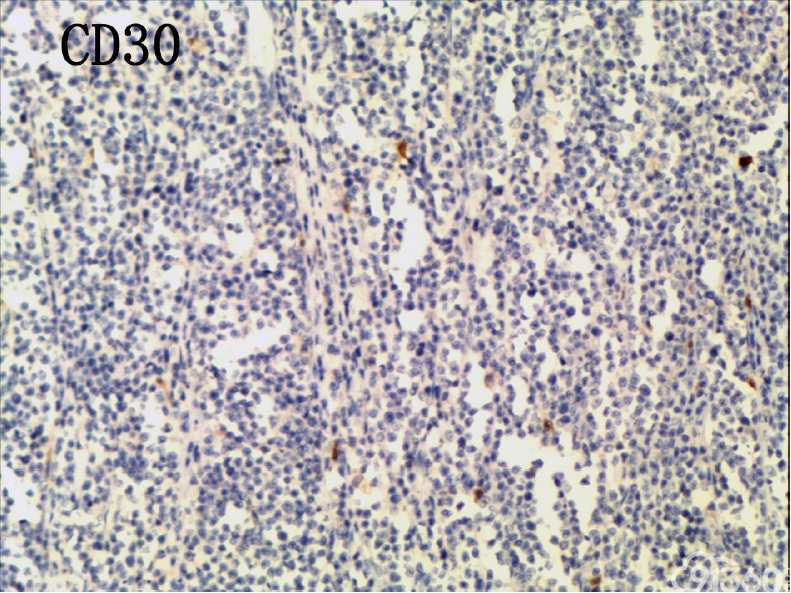 [/align][/align][/align][align=center][align=center][align=center] 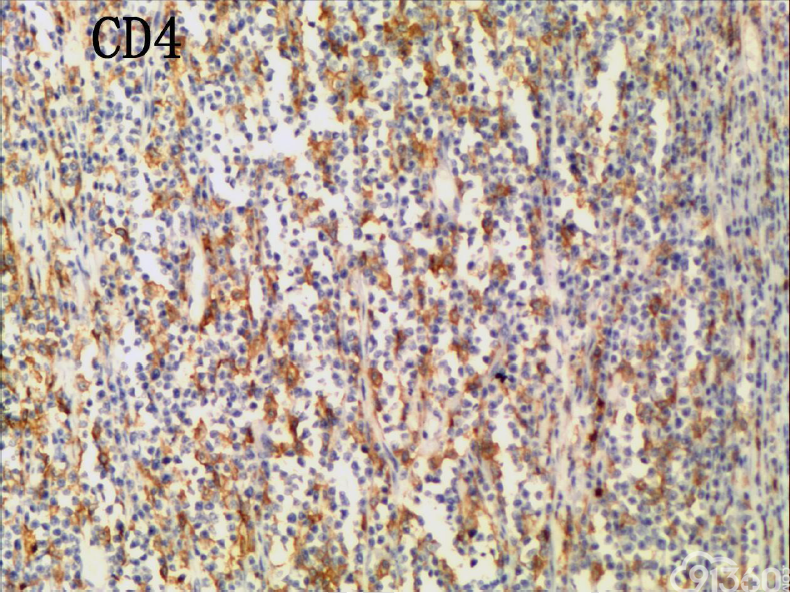 [/align][/align][/align][align=center][align=center][align=center]  [/align][/align][/align][align=center][align=center][align=center] 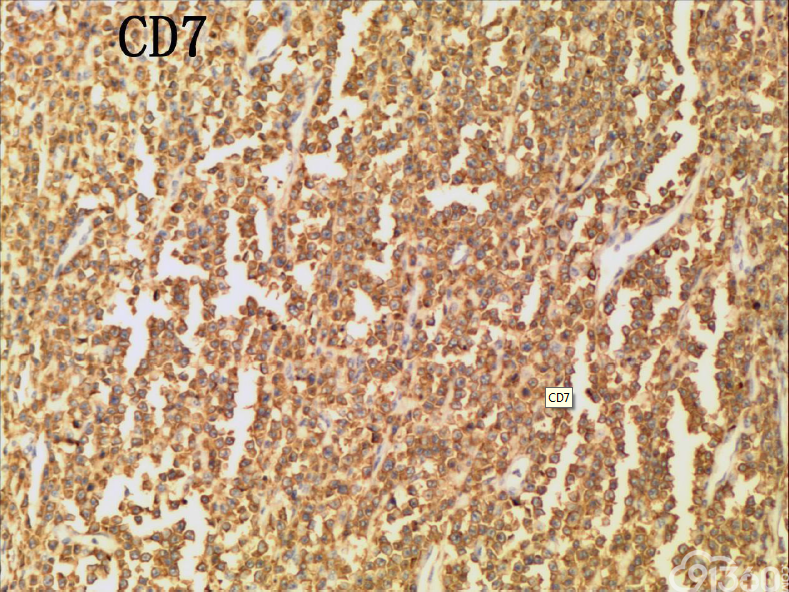 [/align][/align][/align][align=center][align=center][align=center] 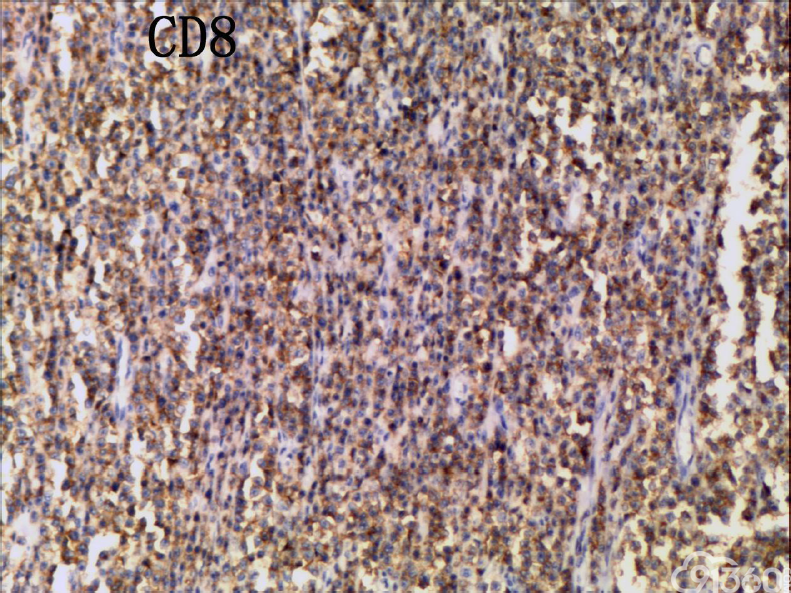 [/align][/align][/align][align=center][align=center][align=center] 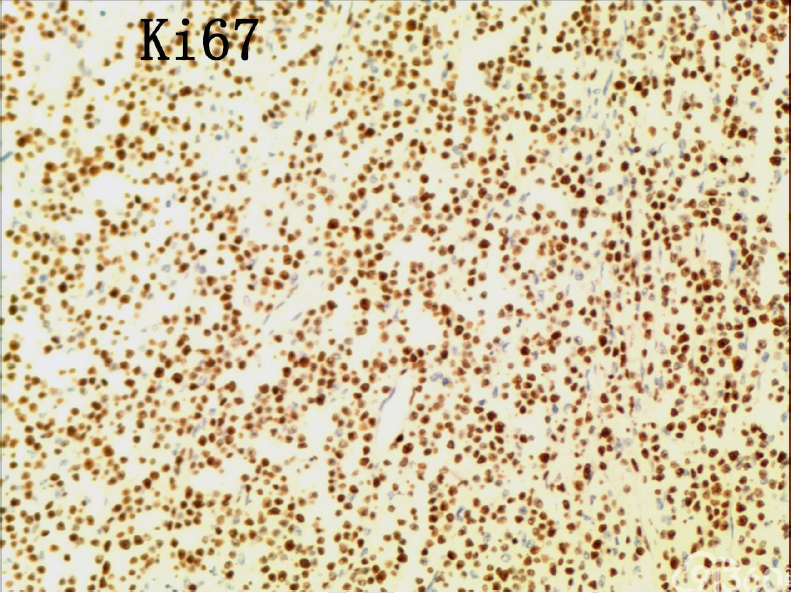 [/align][/align][/align][align=center][align=center][align=center] 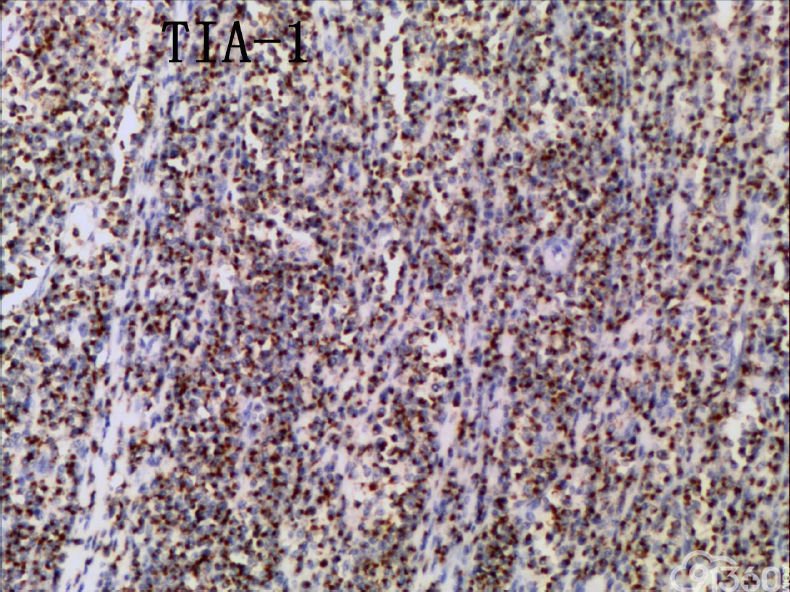 [/align][/align][/align] 免疫组化结果:
CD20(-)、CD3( )、CD4(部分 )、CD5(散在 )、CD7( )、CD8( )、CD30(少数-)、CD56( )、EBER(-)、Ki67(70% )、PAX5(-)、TIA-1( )、CD79(-)、BCL-2(-)、CD10(-)、Bcl-2(-)、MPO(-)、AE1-AE3(-)、CK7(-)、CK20(-)
病理诊断:
Ⅱ型肠病相关性T细胞淋巴瘤(Ⅱ型EATL)
鉴别诊断:
(1)弥漫性大B细胞淋巴瘤(DLBCL):可表现为与Ⅱ型EATL类似的组织学形态,但鲜见自发性的肠穿孔及多灶性病变,肿瘤及其周边黏膜缺乏类似肠病的形态表现,免疫表型瘤细胞多表达B细胞的相关抗原,Ki-67指数均较高。
(2)黏膜相关淋巴组织结外边缘区淋巴瘤(MALT淋巴瘤):本病为胃肠道最常见的原发性惰性B细胞淋巴瘤。大体上,病变肠管黏膜与“正常”黏膜多境界不清、增厚发红,可伴溃疡形成,较少出现肠穿孔或明显占位性肿块;镜下主要由小至中等大小的单核样B细胞、中心细胞样细胞组成,多局限在黏膜及黏膜下层,较少侵犯肠壁全层,免疫组织化学瘤细胞表达B系的相关抗原,阳性指数多较低。而Ⅱ型EATL由于具有高度侵袭性,常形成穿孔或占位样改变,组织学表现为透壁性病变,虽也可累及病变黏膜上皮形成淋巴上皮病变改变,但往往不如MALT淋巴瘤常见,且瘤细胞的异型性较MALT淋巴瘤更为显著。免疫组织化学显示T细胞表型,Ki-67阳性指数高。EATL患者病情大多进展迅速,肿瘤细胞形态较均一、异型性较大,且侵犯肠壁全层,Ki-67阳性指数均在50%以上。
(3)结外鼻型NK/T细胞淋巴瘤:一般来说,NK/T细胞淋巴瘤组织学背景往往较杂,细胞形态学谱系较广,可以小、中、大,甚至问变,瘤细胞围血管浸润或大片凝固性坏死更常见,肿瘤细胞表达CD2、CD56和CD3。原位杂交:EBER核常阳性;而Ⅱ型EATL则多为较单一的肿瘤细胞,病变中心区域往往不见坏死及围血管侵犯现象,其发病机制与BEV关系不大,故EBER几乎均阴性。值得一提的是免疫指标EBV抗体不能在鉴别二者方面代替EBER(原位杂交法),前者往往会出现假阴性,而导致误诊。Ⅱ型EATL的EBER均阴性,且具有典型的组织学形态和免疫表型,故可排除肠道原发的NK/T细胞淋巴瘤。
(4)外周T细胞淋巴瘤,非特殊型:为目前WHO分类中不能归人任何特殊类型的一组异质性的T细胞淋巴瘤。此型肿瘤细胞学谱系很广,从明显多形到单型性,血管上皮样小静脉增生明显,但缺乏类似EATL病变及其周围肠黏膜的特征性病理表现,相关的分子遗传学特点也有助于鉴别。
(5)髓系肉瘤:本病无EATL特征性的黏膜改变,肿瘤细胞相对更原始,胞质更少,可找见幼稚的嗜酸性粒细胞,免疫组织化学表达CD68/KPl、MPO、CDll7、CD99、CD34等可资鉴别。
(6)其他:肿瘤性病变,如低分化癌、软组织肿瘤等。
肠病相关性T细胞淋巴瘤
肠病相关性T细胞淋巴瘤(enteropathy.AssociatiedT-cell lymphoma,EATL)是一种少见的起源于肠道上皮间质内T淋巴细胞的淋巴瘤。EATL最早称为肠型恶性组织细胞增生症,由Isaacson和Wrightlll首先描述,并认为与乳糜泻(celiac disease)等肠病相关。1986年O7Farrelly等,认为该T细胞来源的肿瘤表现出的肠道吸收不良和肠腔损坏症状与乳糜泻患者类似,故命名为EATL。2008版WHO造血与淋巴组织肿瘤分类将EATL分为经典型(I型)和单相形(Ⅱ型)两类。与I型相比,Ⅱ型EATL患者都与乳糜泻等症状无明显相关性,镜下主要由形态较为单一的中等或小到中等的肿瘤细胞构成,并具有独特的免疫表型和遗传学特点。根据2008年世卫组织分类,II型EATL的诊断为,患者肠上皮间质内淋巴细胞增多时,以表型为具有特征性的T淋巴细胞明显增生,必须显示的细胞表型是以(TIA-1、粒酶B或穿孔素),缺乏EBER表达。它们还必须表达一些泛T细胞标志物,如CD2,CD3,CD5,CD7,TCRb或TCRg。CD8和CD56的表达,尽管如此这种肿瘤的典型特征,不认为是必须的。专家经前瞻性研究之后,达成共识,报告了43例病例的研究,其中13台来自台湾、韩国、新加坡,然而,其中有5例因为EBER阳性被排除。
临床资料
国内一个14例EATL患者研究显示,年龄14~79岁,中位年龄49岁,男性12例,女性2例。病变部位包括空回肠(10例)、结肠(4例)。患者主要表现为腹痛、腹泻或腹部占位,可出现急性或慢性的肠穿孔,伴发热、盗汗、消瘦等症状,无乳糜泻或乳糜泻样肠病的临床证据,多以EATL患者多以炎症性肠收入院。另外一个60例的研究显示,中位年龄为58岁(范围:23-83岁),男性占优势(男性:女性比例2.6:1)。除了3例为白种人,其余57人均为亚洲人(42人)中国人,8名韩国人,6名马来人,1名欧亚人。在一个40例研究中,临床表现为,腹痛(60%),肠穿孔(40%),体重减轻(28%)和腹泻(28%)。
病理检查
(1)巨检特点:送检肠管多表现为多发性的黏膜糜烂或溃疡性病变,严重的可见单灶或多灶的穿孔形成;部分病例以占位性病变为主,肿块大小4cm×3cm×2 cm一10cm×8 cm×6cm,并导致不同程度的肠腔狭窄、不完全性肠梗阻。
(2)组织学特征:特征基本一致。肿瘤区域表现为单一的异型淋巴样细胞弥漫分布,或呈梁索状浸润肠壁全层,可有坏死形成,坏死多位于溃疡或穿孔处;肿瘤细胞中等大小或中等略偏小,核圆或椭圆形,染色质深染,粗颗粒状,部分伴核周空晕,胞质中等量,淡染或嗜酸性;间质常有少量嗜酸性粒细胞、成熟浆细胞、小淋巴细胞浸润;肿瘤处及其附近肠黏膜内均可见上皮内淋巴细胞,采用肠病普遍使用的标准,即≥30个/100个肠上皮细胞,导致肠绒毛萎缩,肠隐窝增生,偶尔表现为淋巴上皮样病变。
(3)免疫组织化学:瘤细胞均表达CD3、CD43、CD8,CD56,、CD30部分瘤细胞阳性,除少量反应性B淋巴细胞CD20、CD79a散在表达外,瘤细胞均阴性,CD4、MPO、EBER阴性。Ki-67阳性指数约为50-80%。
(4)TCR基因重排:绝大多数病例出现TCRδ、TCRγ单克隆重排,个别出现TCRβ、TCRγ重排。
预后情况
Ⅱ型EATL为高度恶性的肿瘤,生存期在2个月-36个月不等,中位生存期为6-8个月。这个病例从发病到死亡生存期为4个月。
综上所述,Ⅱ型EATL是一种发生于肠道的高度侵袭性的T细胞肿瘤,预后往往不佳。患者主要表现为肠道占位、肠穿孔或炎症性肠病的相关症状,无乳糜泻的临床证据。镜下为单一的异型淋巴细胞弥漫浸润肠壁全层,病变及周边黏膜出现乳糜泻样的形态改变。正确的诊断需结合特异性的免疫标记及遗传学表型,并排除肠道其他类型的原发性或继发性淋巴瘤及非肿瘤性病变综合考虑。
|