登陆查看更多优秀资源帖,与同道便捷交流讨论
您需要 登录 才可以下载或查看,没有帐号?立即注册
x
病 史:
患者,女,25 岁,职员,北京人。主因右上腹红斑伴瘙痒1个月余,加重 3 d,于2011年7月29日就诊。患者1个月前无明显诱因脐上皮肤出现红斑, 伴瘙痒,并向右上腹部皮肤移行;其后,皮损颜色逐渐变淡至暗褐色,瘙痒减轻,未予重视及诊治3d前患者右上腹皮肤新发一手掌大小的红斑,伴瘙痒。追问病史,患者在初次出皮损前2周左右曾食用自制的生泥鳅酱(量约 1/3 勺), 自认为有“ 排除身体毒素”功能,否认食用蛙、蛇等其他食物,否认有去外地旅游及海滩游玩接触史。患者自发病以来无发热,无胸闷、咳嗽、咳痰、咯血,无腹痛、腹泻、肌肉酸痛等不适,睡眠及饮食可,二便正常,体重无明显减轻。但近日来双侧颞部偶有头痛,程度较轻,不伴呕吐等症状。患者既往体健,无药物及食物过敏史。
体格检查:一般状况好, 视力正常,无神经系统阳性体征,系统体检未见异常。
皮肤科检查:
右上腹可见一直径约4 cm的类圆形淡红色斑片,边界不清,右上腹、侧腹及脐上有呈带状分布的不均匀的暗褐色斑片,形状不规则,边界不清(图1), 未见丘疹、水疱、脱屑,无压痛。
[align=center][align=center][align=center] 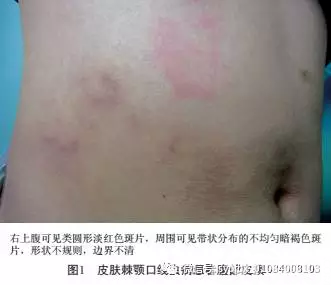 [/align][/align][/align] 皮损组织病理检查:
真皮浅层血管周围、附属器周围及皮下组织可见大量的嗜酸粒细胞、少量淋巴细胞和中性粒细胞浸润。真皮内可见多处纤维组织包裹的空腔,其中两个空腔内可见虫体结构,空腔周围大量淋巴细胞和嗜酸粒细胞浸润( 图 2)。
[align=center][align=center][align=center] 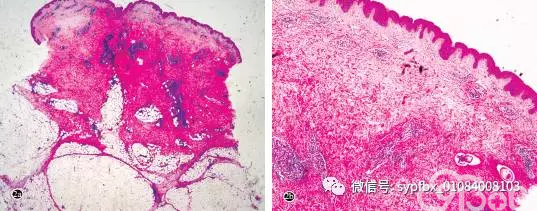 [/align][/align][/align]
[align=center][align=center][align=center] 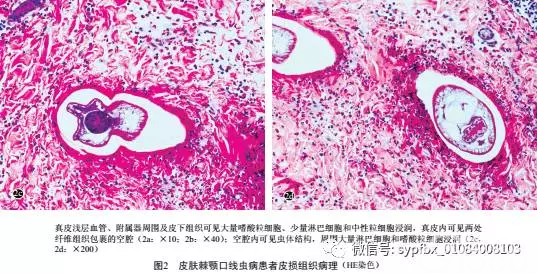 [/align][/align][/align] 诊 断:
结合流行病学、临床表现和皮损组织病理表现,诊断为皮肤棘颚口线虫病。
治 疗:
口服阿苯达唑片200 mg,每日2次,连服7d。治疗2周后皮损及局部瘙痒消退,仅遗留色素沉着斑。随访未见复发。
讨 论:
皮肤棘颚口线虫病是内脏游走性幼虫病的一种,它多由棘颚口线虫感染所致。 第一中间宿主(剑水蚤)、第二中间宿主( 淡水鱼类)、转续宿主(蛙、蛇、鸭、猪等)和终宿主(猫、狗)等均是棘颚口线虫病的传染源。人感染的途径主要是食用了未加工的或生的含有第三期棘颚口幼虫的淡水鱼(主要有泥鳅、黄鳝等)、蛙、蛇等。因人体不是该虫的适宜宿主,因此在人体内不会发育为成虫,而以幼虫形态侵入眼、皮肤、神经、消化系统等脏器。当幼虫入侵皮肤系统时,可能产生不同的临床表现, 如结节性游走性脂膜炎,或匐行性红斑, 或假性疖病(汗孔周围炎及多发性汗腺脓肿)。组织病理学上可见包块内含有虫体结构,虫体及血管周围有嗜酸粒细胞、淋巴细胞、嗜中性粒细胞、浆细胞或异物巨细胞浸润。 皮肤棘颚口线虫病的病原体获检率很低,大多根据临床表现、餐饮史、血清学及抗寄生虫治疗有效来做出诊断。本病皮损行手术切除、冷冻有效,但皮损为弥漫性水肿性红斑时,提示幼虫在皮下移行,手术时虫体常不在受累部位,故需服用阿苯达唑、吡喹酮等抗寄生虫药治疗。血清学方面有文献报道,免疫印迹技术检测24 ku抗原蛋白的特异性及敏感性均较高,是理想的颚口线虫病诊断抗原。而直接从三期幼虫粗抗原分离该抗原分子的获得率仅为0.23%。此时则需要进行21ku蛋白条带特异性 IgG4 检测,其对三期幼虫的敏感性和特异性均为100%,有明确诊断的意义。
皮肤寄生虫病单从组织病理学切片上无法测定哪类寄生虫感染,需结合临床表现、流行病学史、血清免疫学检查或治疗及随访效果来判断。就皮肤棘颚口线虫病而言,临床上主要需与皮肤裂头蚴病鉴别,皮肤裂头蚴病是由曼氏迭宫绦虫的幼虫-裂头蚴寄生于人体引起的一种慢性寄生虫病,其传播的中间宿主以蛇、蛙等常见,临床表现以皮下包块最为常见,多见于腹壁、四肢,临床诊断依据典型的临床表现外,结合流行病学史,并血清中抗曼氏裂头蚴?IgG及IgM抗体阳性来协助诊断。其次本病还需与嗜酸性脂膜炎、嗜酸粒细胞增多性皮炎、嗜酸粒细胞增多性综合征、嗜酸性蜂窝织炎相鉴别。
|