登陆查看更多优秀资源帖,与同道便捷交流讨论
您需要 登录 才可以下载或查看,没有帐号?立即注册
x
妊娠合并宫颈癌,何去何从?相信每个医生面临这样的情况都会踌躇不已。本期NEJM杂志介绍了一例孕妇、多科肿瘤医师、婴儿、宫颈癌四方博弈的案例。
临床表现
28岁妊娠女性,患有Rh同种免疫和宫颈癌,孕3次,1例足月死胎,现妊娠34.1周。当地医院妊娠初次检查发现阴道有少量流血,宫颈有一突出的、质脆、息肉样肿瘤,直径2cm。超声显示妊娠9周5天,未行胎儿非整倍体筛查和其它评估。同时检测到不规则抗D抗体,滴度1:1,遂转诊至当地妇科中心。
再次检查显示2cm肿瘤突出于宫颈管,活检病理结果(图1)见乳头状成分,筛状不规则成片肿瘤腺体,伴结缔组织反应性增生(图1A),同时存在高级别鳞状上皮内损害和原位腺癌(图1B),Ki-67很高(图1C),P16弥漫性强阳性(图1D)。诊断为宫颈腺癌(普通型,2级,侵袭性),伴鳞状上皮内损害,无明确淋巴血管侵犯。
[align=center][align=center][align=center] 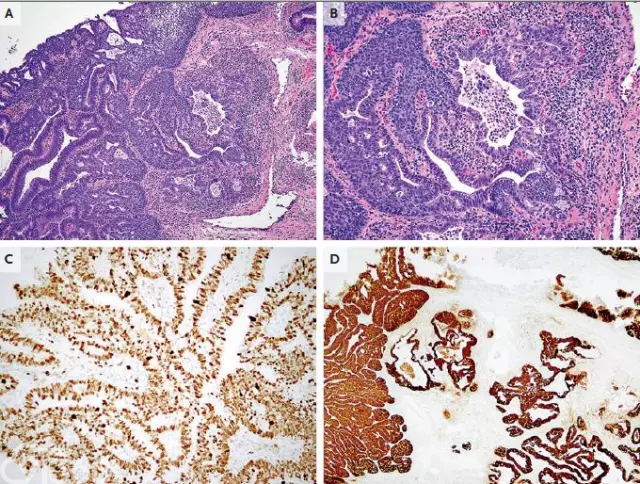 [/align][/align][/align] 图1 宫颈活检标本(A)肿瘤内含有二种成分,一为简单腺体,一为融合筛状腺体,同时有原位鳞癌,延伸入肿瘤腺体;(B)腺体边界扭曲不清,局部破损,炎症突出;(C)Ki-67增殖指数很高;(D)肿瘤细胞p16弥漫强阳性,可作为HPV感染侯选标志
宫颈活检后发生了大量出血,给予人Rho(D)免疫球蛋白治疗,妇瘤医师根据远端宫颈已被坚硬的2×2cm大小肿物所替代,符合IB1诊断,推荐尽早手术,但患者仍要求妊娠,因此密切随访。本拟行盆腔MRI明确是否存在转移,但患者拒绝。此次就诊前18天,抗D抗体滴度为1:128,而1月前为1:16,遂就诊麻省总院。
患者ABO血型为O型,Rh阴性,其配偶为O型,Rh阳性。7年前自然分娩一足月男性死胎,当时自然破水,羊水为褐色,患者就诊时已无胎心,死胎原因考虑与及脐带绕颈有关,胎儿水肿与同种免疫有关。5年前足月阴道产一健康女婴,无需光治疗或置换治疗。患者肥胖,一般状态好,孕期一直服用维生素和雷尼替丁,有阿莫西林过敏致荨蔴疹病史,不吸烟,其母和姨因宫颈癌行子宫切除术。
患者身高155cm,体重94.5kg,BMI 39.3,妊娠子宫宫颈肿瘤3×2cm,产科超声估计胎儿体重2471g,多普勒超声见大脑中动脉血流是中位水平的1-1.29倍,胎儿活动性、解剖结构和羊水容积均正常,无胎儿水肿表现。O型血,Rh阴性,抗D抗体滴度1:256,c抗原阳性,C和E抗原阴性。
宫颈癌的手术治疗
与鳞癌相比,宫颈腺癌比较少见,过去20年里发病率稳步上升,可能与更好的检查和口服避孕药有关。研究显示早期(FIGO IB或IIA)根治性手术和盆腔放疗结果相似,治疗选择需根据年龄、一般状态、肿瘤大小,应尽量避免手术与放疗联合,增加副反应发生率。
该患初为IB1,其定义为肿瘤<4cm,因此该患者适合根治性手术切除,根据是否有再次妊娠要求,行根治性宫颈切除术或子宫切除术联合双侧盆腔淋巴结节切除术,二种术式的治愈率相似;有些中心进行盆腔前哨淋巴结活检以减少慢性淋巴水肿风险;微创手术治疗可减少并发症,恢复更快。只有<20%的IB1宫颈腺癌因不良病理结果而需要术后放疗。
妊娠期宫颈癌治疗极具挑战性,相关文献有限。本例患者癌症确诊时距足月妊娠仍有大段时间,推荐结束妊娠,并行微创根治手术以尽量在治愈基础上保留再次妊娠可能。当然也可以象该患一样,在胎儿良好情况下选择继续妊娠,不过存在风险。常规检查如发现肿瘤快速增加,可采用毒性小的新辅助化疗保证妊娠。因该患不愿进行影像学检查,评估全部依赖临床检查,而临床检查受妊娠生理性变化影响较大。该患较为幸运,疾病进展并不明显。
回顾性研究显示宫颈肿瘤患者阴道产的预后差于剖宫产,根治性切除妊娠子宫也不适合微创手术,因此足月妊娠早期宫颈癌应联合剖宫产、III型根治性子宫切除术和盆腔淋巴结切除,技术困难包括血管充血、术中大量出血。
产科治疗
患者麻省总院就诊时妊娠34周,有Rh同种免疫,可能出现同种免疫溶血性疾病。麻省总院采用系列多普勒超声检查大脑中动脉血流速度,以观察Rh同种免疫疾病的变化,只要最大血流在正常范围内则胎儿严重贫血的可能性较低,如果异常则进一步研究,包括经皮脐血测量血容积和血红蛋白,或羊膜腔穿刺测量δOD 450,后者通过测量羊水胆红素水平评估胎儿免疫溶血的程度,风险低于经皮采脐血,但如果发生Kell同种免疫则优选δOD 450。该患采用多普勒检查证实无胎儿贫血。
因保险问题,患者返回当地医院,每周仍进行1-2次的生理检查和多普勒检查,结果正常,暂无Rh同种免疫疾病的征象,36.5周时其癌症治疗显得更为迫切。遂行剖宫产,娩出一2785g女婴,1和5分钟的Apgar评分均为8,血红蛋白15.8g/dl,血容积46.1%。
婴儿娩出后,因出血而快速缝合切口,并行双侧髂内动脉结扎,常规切除输卵管减少浆液性癌风险。虽然宫颈腺癌发生卵巢转移风险高于鳞癌,但如本例患者这样小的早期肿瘤风险极低,不推荐卵巢切除,但患者坚持双侧卵巢输卵管切除。术后恢复顺利,第4天出院。
病理讨论
患者接受了子宫切除、双侧输卵管卵巢切除、双侧盆腔淋巴结切除、左侧宫旁组织切除和前后阴道边缘切除。白色、有溃疡的质硬肿物位于前侧宫颈中心,大小4.5×3.6×1.6cm,距阴道断端2mm(图2A)。肿物深侵入宫颈壁,环周切缘不佳(图2B)。
镜下见肿瘤部分息肉样,侵入宫颈旁软组织2mm,多数表面为乳头样结构,壁内融合成囊状和实性区(图2C)。乳头表面所覆细胞胞浆嗜酸,染色质质密或空泡状,富含有丝分裂和凋亡体(图2D)。囊性和实性区为成片的胞浆嗜酸、空泡核细胞,有腺体突入(图2E),有丝分裂活跃(图2F)。肿瘤边缘细胞小巢状或单个,周围大量急慢性炎症浸润,可见淋巴血管侵犯。最终诊断腺鳞癌(2级),侵入17mm厚宫颈壁15mm,水平范围30mm,淋巴血管侵犯,盆腔淋巴结阴性,T1b2。
西方国家宫颈腺癌占宫颈癌25%,腺癌(普通型)是宫颈最常见的腺体肿瘤,通常中高分化。肿瘤细胞为立方状或高柱状,核染色致密,无粘液,有丝分裂活跃。病理特征是顶端有丝分裂,底部凋亡体。肿瘤细胞形成多种结构,乳头状和筛状生长最常见。
[align=center][align=center][align=center] 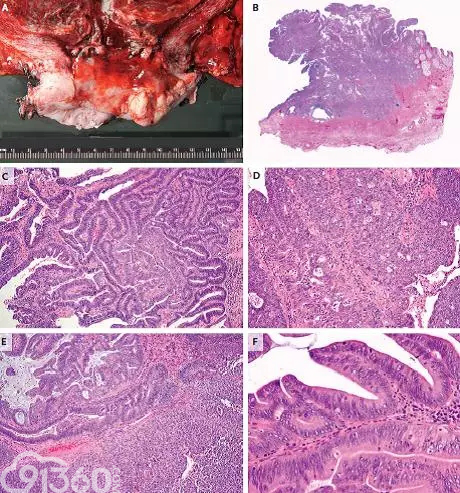 [/align][/align][/align] 图2 (A)大而边界不清外生性肿瘤伴中心溃疡,鳞状柱状上皮接合处扩大,向宫颈内延伸;(B)肿瘤深深侵入宫颈壁;(C)腺癌成分表现为突出的腺体结构;(D)腺体轮廓不规则,肿瘤细胞核质密,胞浆中等嗜酸,无粘液,其它区域腺癌表现为实性外表,突出的筛状结构;(E)明显的间质反应,鳞癌成分较少,部分区域与腺癌成分融合;(F)肿瘤细胞有丝分裂活跃,多在顶端,而凋亡体多在基底部
腺癌与鳞癌同时发生时,与HPV感染相关,且多为16、18和45型。在高风险HPV相关高级别鳞状不典型增生、原位和侵袭性鳞癌和腺癌中,肿瘤抑癌基因p16INK4A过表达,因此可用作侯选诊断标志,适用于妇科和头颈癌,该患p16阳性(图1D)。
侵袭性宫颈腺癌的5年生存与鳞癌相似,由IA1的100%,临床可见损害的80%,到II期肿瘤的50%,III期则只有30%。不同亚型腺癌的生存差别不大,不过胃型粘液腺癌,即便早期也更具侵袭性,可以看作是Peutz–Jeghers综合征的一部分,与HPV感染无关。
婴儿的护理
该女婴是妊娠36周剖宫产所出,其母具有同种免疫,抗D抗体滴度在1月内由1:16升至1:128。超声显示无胎儿水肿表现,多普勒大脑中动脉血流正常,出生时活泼,但有二次呼吸暂停和呼吸抑制,需要鼻导管吸氧治疗12小时,研究显示为新生儿一过性呼吸窘迫。
女婴出生时无黄疸,间接和直接胆红素分别为39μmol/L和5μmol/L,直接抗球蛋白阳性,出生后86小时胆红素最高值215μmol/L,尚不足以光疗,4天后出院。该女婴在婴儿期和新生儿婴期均处于高风险发生溶血性疾病(HDFN),同种免疫HDFN特征是红细胞因来自母体的抗体而破碎,表现为贫血和胎儿水肿、黄疸,最严重的并发症是急性胆红素脑病,可致死亡和多系统功能受损,主要治疗目标是预防并发症。治疗手段包括光疗和血浆置换,还可加用免疫球蛋白。
放疗
患者初起为FIGO IB1期宫颈癌,治疗手段为根治性子宫切除联合盆腔淋巴结切除,或根治性放疗。二种治疗的5年总生存和无病生存为83%和74%。该患并不适合根治性高剂量放疗,会导致胎儿死亡。延迟治疗导致分期由IB1发展到IB2,接受辅助放疗的可能性由不足20%增加到80%,手术联合放疗的迟发毒性更高。
辅助放疗的适应症包括肿瘤>4cm、淋巴血管侵犯、宫颈间质深侵犯。如果患者有2个风险因素,属中危局部复发,应考虑辅助盆腔放疗,复发风险由28%减少至15%。而该患3个局部复发风险全部具备,推荐辅助放疗。目前中危患者放疗同时联合化疗的作用不清,但如果有淋巴结阳性、切缘阳性或宫旁阳性则推荐辅助性放疗 化疗,该患无上述因素。
放疗长期毒性包括放疗诱导的癌症、阴道狭窄、肠或膀胱损伤、骨盆不全骨折。该患可以参加一项3期临床研究,该研究中中危患者随机接受每周的顺铂增敏放疗或单独放疗,但患者因对化疗顾虑而拒绝。患者对放疗也颇为犹豫,最后于术后3个月在另一家中心接受了盆腔调强放疗,剂量45Gy。
由于妊娠,手术迟迟未能进行,最终肿瘤进展超过4cm,达FIGO IB2,此时有必要进行术后放疗。该患的组织学检查存在不良预后因素,包括腺鳞癌、深侵犯和淋巴血管侵犯,这些均影响治愈可能。现为术后18个月,尚无复发迹象。
评论
肿瘤治疗中需要尊重患者的治疗意愿,然而患者意愿不一定是最正确的治疗选择,该例患者宫颈癌诊断至最后治疗间隔了27周,所幸进展尚不明显,但也极大的增加了术后复发和术后放疗的几率。从医生的角度看有些遗憾,不知患者作何感想呢?
|